浙江专家研发AI“超级侦探”,提前数月救命
制图 高薇
去年下半年,85岁的余爷爷因胸闷不适到当地医院就诊,接受了胸部CT检查,按照呼吸系统问题接受了对症处理后很快好转。本以为这件事就这么结束了,没想到没过几天,余爷爷接到了医院打来的电话,说他的胃很可能有问题——胃癌影像AI筛查模型在分析余爷爷的胸部CT影像时,提示“胃癌高危”,建议尽快做胃镜进行排查。
胸闷、呼吸系统问题、胸部CT、胃癌?余爷爷一时间有些难以消化,这些都是怎么联系到一起的?
胸部CT检查
却查出了胃癌?
当地医院提到的胃癌影像AI筛查模型名叫“GRAPE”,是由浙江省肿瘤医院党委书记、浙江省癌症中心主任、著名肿瘤外科专家程向东教授带领团队研发的重磅成果。去年,这一“中国胃癌早期筛查杭州方案”——GRAPE+AI胃病早筛技术登上国际顶级期刊《自然·医学》。
“简单来说,我们让AI‘学习’了海量的胃癌平扫CT影像,训练它识别肉眼难以察觉的早期黏膜异常。它就像一位不知疲倦的‘超级侦探’,能在胃部形态、密度等细微变化中找出癌变‘嫌疑犯’。”程向东介绍。在近10万人的大规模临床研究中,GRAPE模型敏感性达85.1%,特异性达96.8%。这意味着它既能高效揪出可疑病例,又具有较低的误判率。
虽然余爷爷做的是胸部CT,但检查过程中,部分胃也被覆盖进入检查范围,可疑病灶立即被AI精准捕捉到。
经过医生一番科普,余爷爷和家属都很配合,很快来到医院接受胃镜检查。经检查,余爷爷的胃部确实有一处癌变病灶,幸运的是,仍处于早期阶段,经过内镜下手术切除就能达到根治,后续也不需要接受任何辅助治疗。
术后,余爷爷回忆,自己的确曾偶尔出现过胃胀等不适,但没有过多在意,也没有想过去做胃镜检查。
早期胃癌5年生存率超90%
晚期不足30%
核心困境是胃癌早诊率极低
我国是胃癌高发国,承担全球近50%的新发病例与死亡病例。国家癌症中心最新数据显示,我国年新发胃癌45万例,位列恶性肿瘤第5位,年死亡约26万例,居第3位。
根据最新发布的《2025浙江省肿瘤登记年报》,胃癌位列浙江省肿瘤登记地区癌症发病第6位,死亡第4位。
“早期胃癌5年生存率超过90%,预后非常好,而发展到晚期则不足30%。然而,当下我们所面临的核心困境是胃癌早诊率极低,仅15%~20%。”程向东教授提到,目前,超60%的胃癌患者初诊时已是中晚期,五年生存率不足35%,远低于日本、韩国等邻国。“这并非因为我们国家的诊疗能力不足,而是筛查体系覆盖不足、民众依从性低、资源不均。”
胃镜是现阶段胃癌诊断的“金标准”,可由于我国人口基数大,无法将这项检查普及至每个人。“在这样的条件下,想要做到成功破局,非常关键的一点,就是必须要用更加便捷的方法先筛选出潜在高危患者,再针对性地进行胃镜检查,极大提升胃镜检出胃癌的效率,才能在源头上找到潜在胃癌患者,从根本上降低晚期胃癌的发生率。我们认为,应当聚焦胃癌高危人群(存在幽门螺杆菌感染、家族史、萎缩性胃炎等),推广AI辅助早筛与机会性筛查。”
“平扫CT+AI”胃癌筛查新模式
患者有望更早确诊、更早治疗
程向东教授表示,“平扫CT+AI”胃癌筛查新模式的优势在于——便捷普适:平扫CT是体检常见项目,易推广;无创安全:无侵入性,减轻大众心理负担和痛苦;高效精准:可快速初筛,浓缩高危人群,提升胃镜检出率至24.5%;卫生经济学优势显著:可以大幅降低整体筛查成本。
对于老百姓来说,愿不愿意接受筛查,关键因素在于便利性和舒适性。“CT很常见,县级甚至条件稍好的乡镇医疗机构都已部署,在临床当中被广泛应用。而AI筛查对时间段、空腹状态等没有任何要求,不打针、不吃药,检查也不带来任何不适。最好的筛查条件就是不设置条件,模型建立的难点就在于此,厉害之处也在于此,而我们做到了。”
研究中,程向东教授团队曾对11名患者确诊胃癌前的CT影像进行回顾性分析,发现AI模型可提前2到10个月发现胃癌。例如,其中1名45岁患者因腹部不适接受胃镜检查,确诊局部晚期胃癌,而该患者6个月前因其他疾病做过胸腹部平扫CT检查,当时腹部未报告有病变。团队将这位患者的CT影像导入AI模型,提示存在胃癌病灶。也就是说,如果6个月前就有AI自动监测,这名患者进一步接受胃镜检查,就能在更早阶段确诊,并可更早接受治疗。
目前,浙江省肿瘤医院已常规开展AI模型下的胃癌影像筛查,可至门诊开具常规腹部CT检查单,也可以在体检时选择胸部CT联合上腹部CT。如果筛查结果异常,医院将会主动联系,进行进一步胃镜检查。
15岁~39岁人群
胃癌发病率近十年翻倍
年轻患者往往恶性程度高
随着医学诊疗技术的进步以及人口老龄化的加剧,胃癌患者的首诊年龄整体呈现出明显的“高龄迁移”态势。
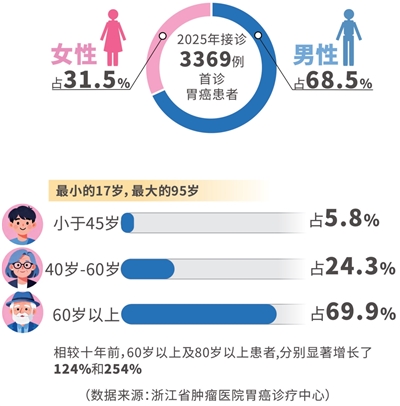
2025年,浙江省肿瘤医院共接诊首诊胃癌患者3369人,其中胃外科接诊2189人,手术量超1800台,位居全省首位。从性别构成看,男性占比68.5%,女性占比31.5%。患者年龄跨度上至95岁,下至17岁,小于45岁的患者占比5.8%,40岁~60岁患者占比24.3%,60岁以上老年患者占比高达69.9%。相较十年前,60岁以上及80岁以上患者分别显著增长了124%和254%。
值得注意的是,虽然去年浙江省肿瘤医院胃癌诊疗中心接诊的小于45岁患者占比仅5.8%,但临床实际表明,这类年轻患者的胃癌恶性程度往往更高,预后风险不容忽视。
一个多月前,33岁的刘女士来到浙江省肿瘤医院。刘女士说,今年过年前自己还感觉一切如常,但还没出正月,肚子突然开始变大,大概10天,肚子就跟临产的孕妇那么大。而此时,她依旧没有腹痛、腹胀等表现。
当地医院检查发现,刘女士满肚子腹水,胃窦处有一个占位性病变,胃镜活检明确为低分化腺癌。同时,CT发现双侧卵巢均有巨大转移灶,每一处直径都接近10cm。
目前,刘女士接受了双侧卵巢切除术,正在接受化疗联合免疫治疗,根据后续情况判断是否有手术机会。
临床中,约有10%的胃癌患者发病与不良生活习惯关系不大,而是与家庭遗传、基因突变等相关。“这类人群的胃癌发生年龄可以在40岁以下,甚至可以发生在十几岁、二十几岁。比如上面这位刘女士,比如我们2025年接诊的最年轻患者,才17岁。”浙江省肿瘤医院院长助理、胃外科主任徐志远主任医师说。
根据病理类型的不同,胃癌可分为腺癌、腺鳞癌、鳞癌等,其中最常见的便是腺癌。在腺癌中,有一种特殊的类型叫印戒细胞癌,发病率较低,却是一种高度恶性肿瘤,侵袭力强,进展程度快。
“从生物行为学来说,印戒细胞癌特别容易转移,肿瘤细胞在腹腔里种植转移,就像种子埋在土壤里,后面就会到处生根发芽。最棘手的是,印戒细胞往往潜伏在胃黏膜下面,表面看起来挺光滑,如果医生经验不足,还不一定能看出来,但它发展又非常快。”
徐志远表示,由于印戒细胞癌早期并无明显症状,大部分患者到了中晚期才被发现,当出现腹腔转移、子宫转移,出现强烈的腹痛、乏力、腹水等症状,这时候再进行治疗,预后就比较差了。
胃镜仍是胃癌早筛的“金标准”
避免危险因素 做到一级预防
胃癌是怎么一步步发生的?
程向东教授介绍,胃癌的发生并非一蹴而就,而是由长期慢性损伤导致胃黏膜逐步恶变的演进过程。其核心触发因素通常是幽门螺杆菌(Hp)感染引发的慢性胃炎,在此基础上,叠加高盐饮食、长期摄入腌制或熏烤食物(含亚硝基化合物、多环芳烃如苯并芘等强致癌物),以及吸烟、饮酒等不良嗜好的持续刺激。这种多因素的协同作用,促使胃黏膜经历从慢性浅表性胃炎到萎缩性胃炎,再到肠上皮化生及异型增生(不典型增生)的病理转变,最终导致细胞生长失控并发生恶性突变,形成胃癌。
“遗传因素约占胃癌发生的10%,有家族史者可能发病更早、进展更快;同时,口腔菌群异位、免疫监视减弱也会加速癌变。”不过,感染幽门螺杆菌也不需要太过焦虑,它是胃癌的高危因素,但不是必然结果,真正发展成胃癌的只是极少数。
专家提醒,胃镜仍是胃癌早筛的金标准。日常生活中,建议40岁以上普通人群3~5年检查一次,而高危人群建议每年胃镜检查。此外,还应从危险因素入手预防胃癌,比如阳性者及时根除幽门螺杆菌;少吃高盐、腌制、熏烤、霉变食物;戒烟限酒;积极治疗慢性胃病(萎缩性胃炎、息肉等)等。


